Unité de Chirurgie vasculaire
Notre équipe de chirurgiens cardiaques est également spécialisée dans la prise en charge des
pathologies artérielles et veineuses.
Elle est renforcée dans cette activité spécifique par d’autres chirurgiens spécialisés eux aussi
en chirurgie vasculaire.
Nous réalisons l'ensemble de la chirurgie ouverte et endovasculaire pour la pathologie artérielle anévrysmale et occlusive (Angioplastie, Stenting, Endoprothèses, Pontages, Endartériectomies, etc)
Chirurgie artérielle
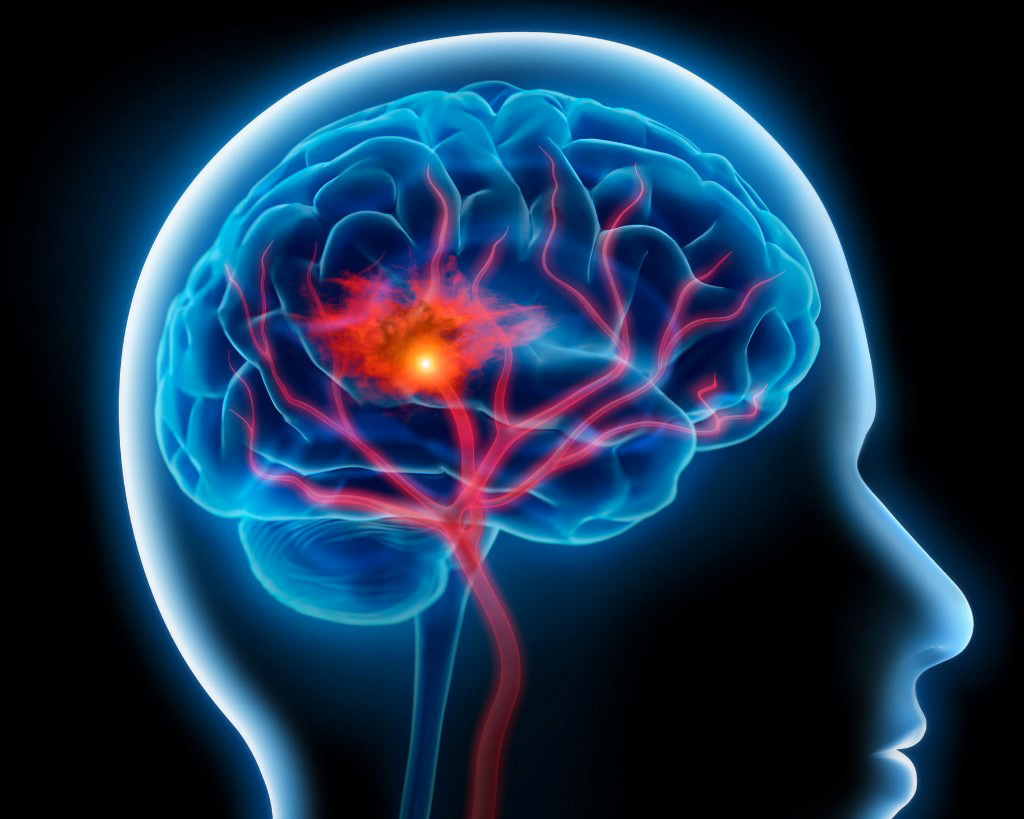
La Sténose Carotidienne
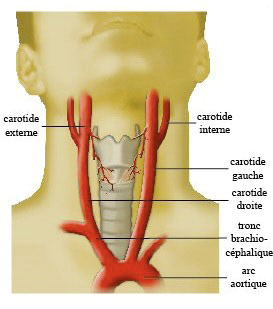
Anatomie artérielle
Le cerveau est irrigué par 4 artères : 2 artères carotides et 2 artères vertébrales
(une de chaque côté).
A l’intérieur du crâne, ces 4 artères communiquent entre elles par un cercle anastomotique appelé
« polygone de willis », qui permet – si une des artères se bouche - la prise en charge de la
vascularisation cérébrale par les 3 restantes.
Physiopathologie
Sous l’effet des facteurs de risques cardiovasculaires, ces artères peuvent développer de l’athérome et peuvent développer des « sténoses » (c’est à dire des rétrécissements) notamment au niveau de la bifurcation carotidienne dans le cou.
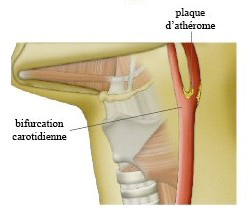
Ces sténoses peuvent conduire à la formation de petits caillots à leur surface qui migrent dans le cerveau et être responsables d’accidents vasculaires cérébraux soit transitoires (accident ischémique transitoire ou A.I.T., < 24 heures) soit définitifs (accident vasculaire cérébral ou A.V.C.).
Symptômes
Les symptômes les plus fréquents sont :
- Une baisse brutale et transitoire de la vue. On parle d’amaurose.
- Une paralysie de la moitié de la face, du bras ou parfois de la moitié du corps. On parle alors d’hémiplégie.

L’intensité des symptômes dépend de l’étendue de la zone cérébrale atteinte.
Dès l’apparition de ce type de symptômes, vous devez appeler immédiatement le SAMU pour une prise en charge spécialisée en urgence.
Dépistage
Le dépistage des sténoses carotidiennes s’effectue par la réalisation d’un écho-doppler
des troncs supra-aortiques.
En cas de découverte d’une sténose au doppler, un angioscanner ou une angio-IRM des troncs
supra-aortiques est indispensable pour confirmer le diagnostic et prévoir les modalités de
l’intervention chirurgicale.
Traitement
Chirurgie conventionnelle
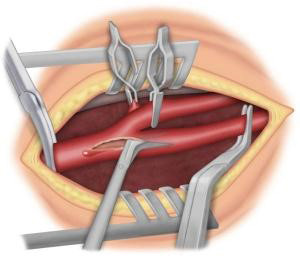
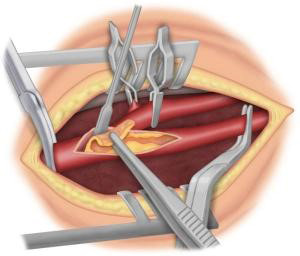
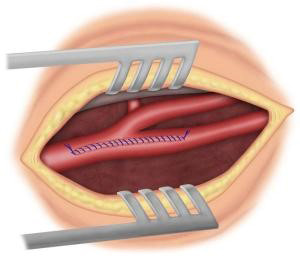
Le traitement de la sténose carotidienne passe essentiellement par la chirurgie, lors de laquelle une thromboendartériectomie de la bifurcation carotidienne est réalisée.
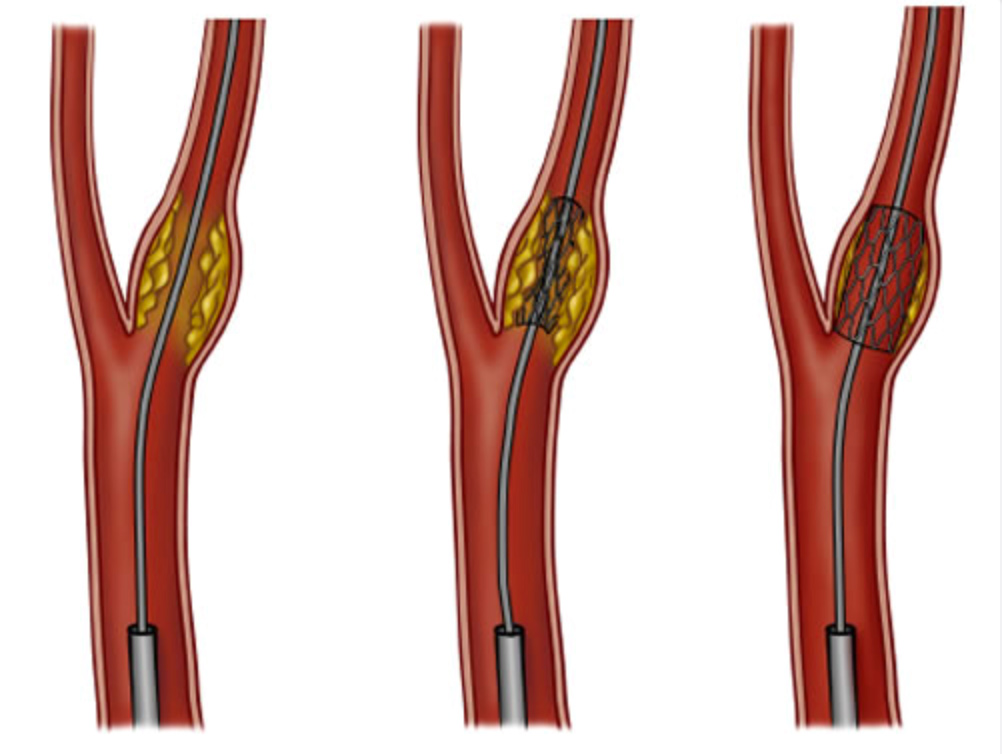
Angioplastie carotidienne
Le traitement endovasculaire par un « stent » est réservé à de rares cas (antécédents de chirurgie carotidienne, antécédent d’irradiation du cou…)
L’Anévrysme de l’Aorte Abdominale
Définition – Généralités
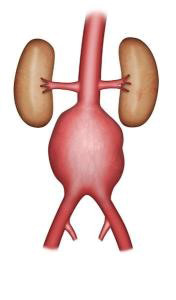
L’anévrysme de l’aorte abdominale est une dilatation anormale du segment abdominal de l’aorte, le plus souvent après l’émergence des artères rénales.
Il s’agit une pathologie fréquente dans la population générale, particulièrement chez l’homme, et elle est favorisée par le tabagisme et l’hypertension artérielle. On estime sa prévalence à 5% chez les hommes de plus de 65 ans.
Le risque principal est la rupture d’anévrysme dont la mortalité est très élevée, même si le patient est pris en charge au bloc opératoire en urgence.
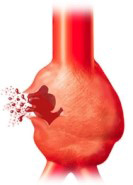
Tout symptôme douloureux doit faire consulter en urgence

Symptômes - Diagnostic
Le problème de cette maladie est qu’elle reste très longtemps asymptomatique, indolore. Mais le jour où les symptômes surviennent (douleurs abdominales brutales), il s’agit le plus souvent du début de fissuration de cet anévrysme.
C’est pourquoi cette pathologie est dépistée de façon préventive dans la population générale, particulièrement chez l’homme tabagique de plus de 50 ans. Ce dépistage s’effectue sous la forme d’une échographie doppler.
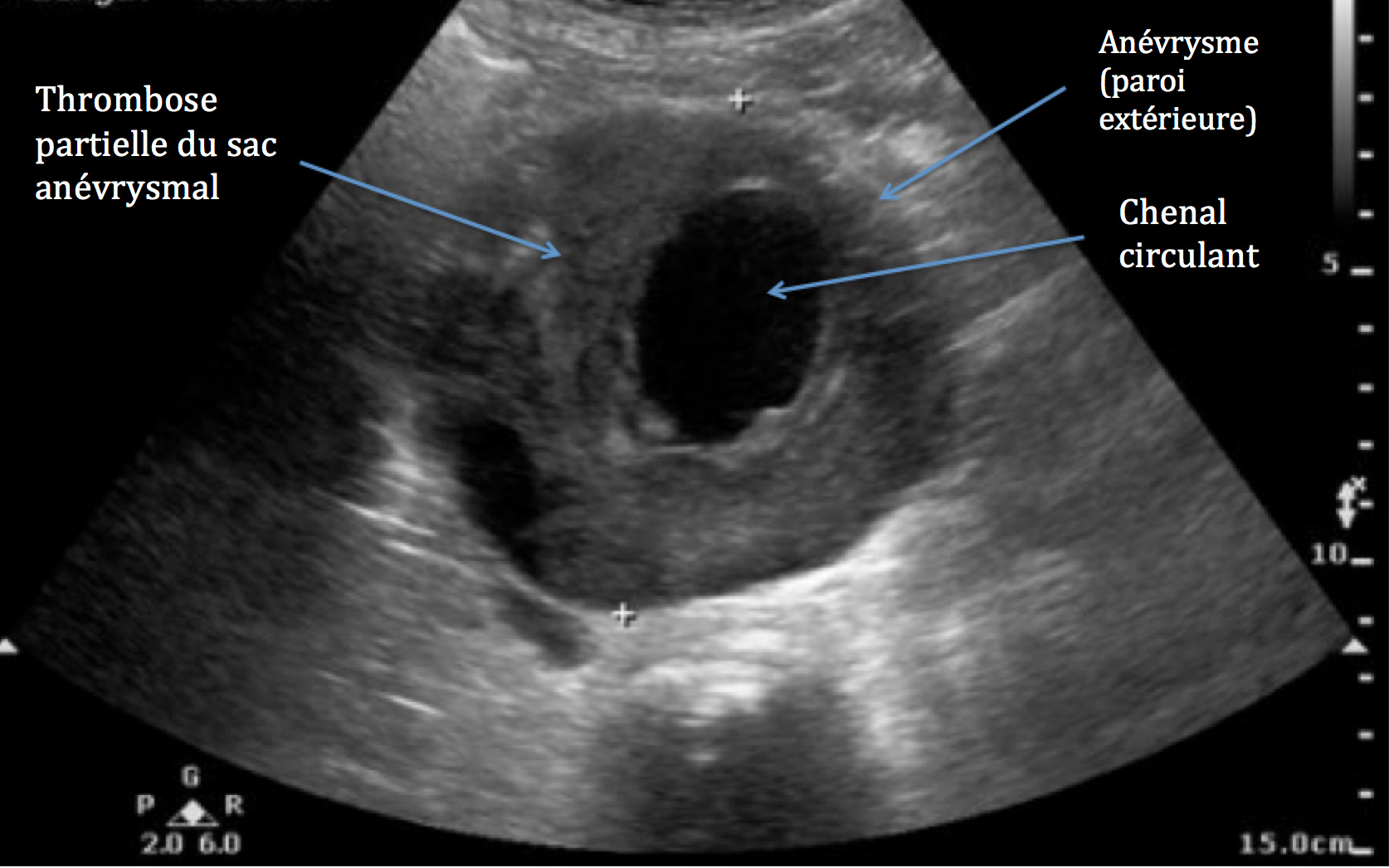
Une fois l’anévrysme dépisté, un angioscanner vient toujours compléter le bilan préopératoire pour envisager les possibilités thérapeutiques.
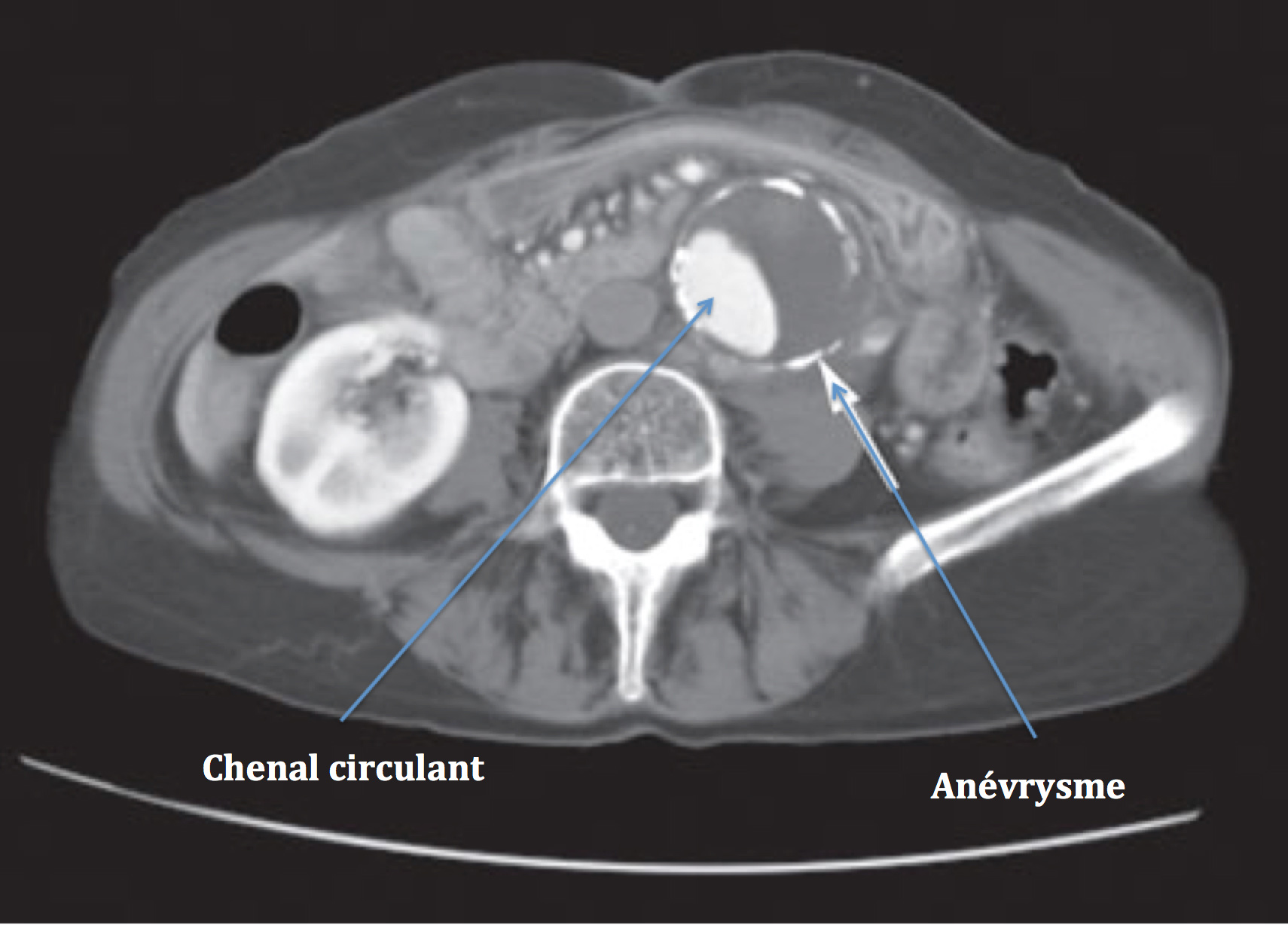
Traitement - Indications
Le traitement de l’anévrysme de l’aorte abdominale est chirurgical.
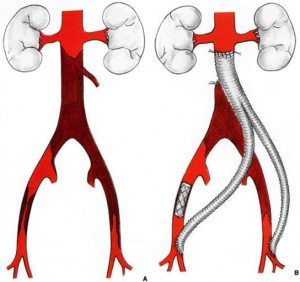
La prise en charge actuelle s’effectue préférentiellement par voie endovasculaire sans ouverture abdominale, et consiste en la mise en place d’endoprothèses aortiques bifurquées. Le principe est de créer un court-circuit interne qui exclut le passage du sang dans le sac anévrysmal et évite donc sa rupture.
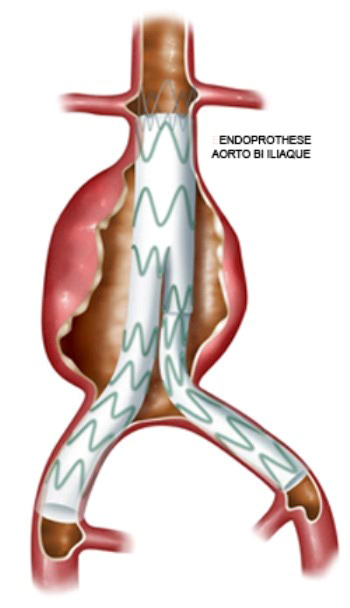
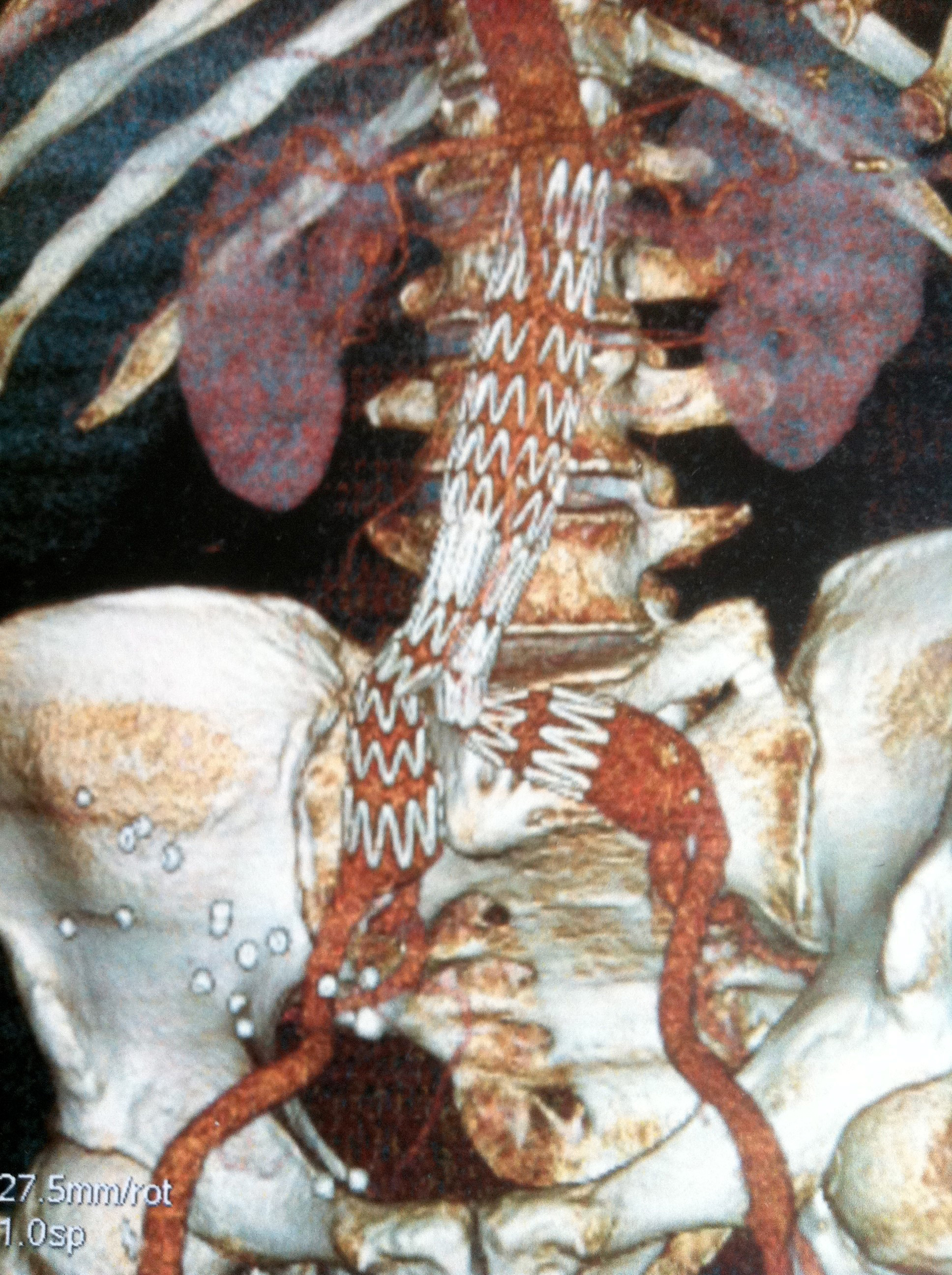
Parfois des contraintes anatomiques empêchent la mise en place de ce matériel endovasculaire, et une chirurgie conventionnelle de remplacement de l’aorte par laparotomie est nécessaire.
En tout état de cause, c’est votre chirurgien qui choisira la meilleure option
thérapeutique pour vous.
Les indications opératoires répondent à des critères précis issus de recommandations européennes, mais
sont évidemment adaptées à chaque cas particulier.
L’Artériopathie de l’aorte et des artères des membres inférieurs
Définition
On appelle « Artériopathie oblitérante de l’aorte et des artères des membres inférieurs », l’atteinte vasculaire athéromateuse et calcifiée qui réduit le calibre interne de ces artères.
Elle crée ainsi des rétrécissements appelés « sténoses ».
L’athérome se développe dans la paroi même des artères sous l’effet de plusieurs facteurs :
- l’âge,
- l’hypertension artérielle,
- le tabagisme,
- le diabète,
- l’excès de LDL-cholestérol,
- l’hérédité.
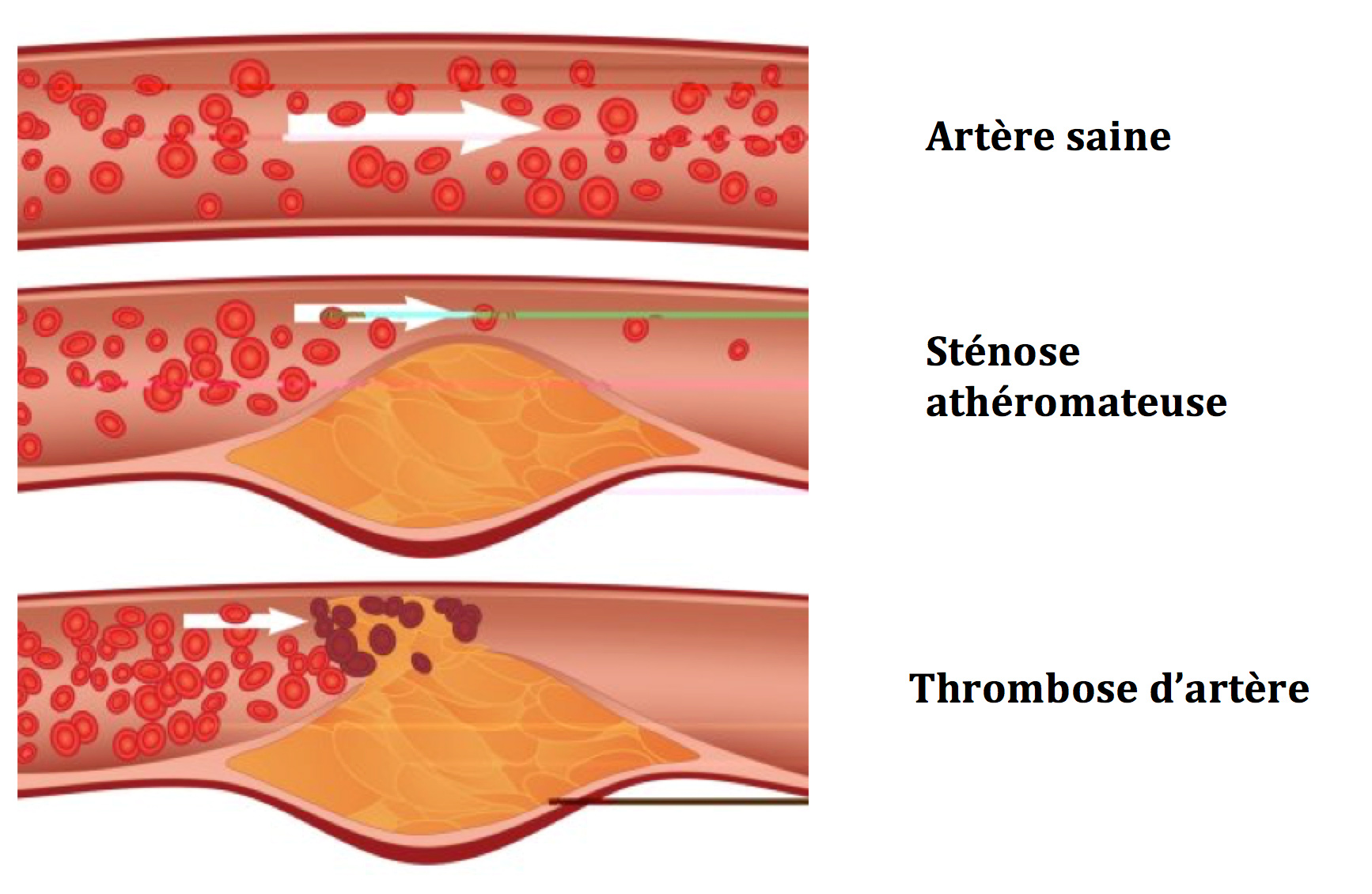
Symptômes-Diagnostic
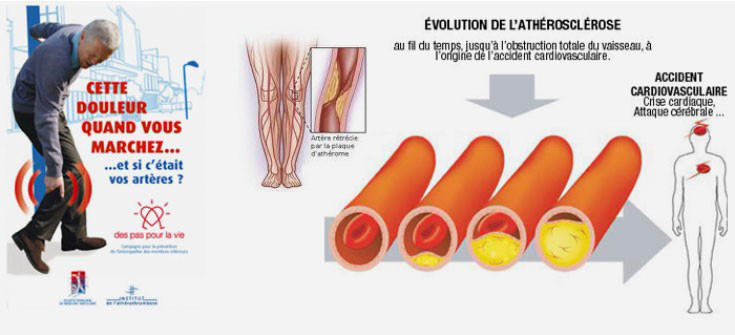
Les symptômes liés à l’artériopathie oblitérante de l’aorte et des artères iliaques répondent à la classification de Leriche et Fontaine.
- Stade 1 : Abolition des pouls fémoraux mais pas de douleurs
- Stade 2 : Claudication intermittente des membres inférieurs
- Stade 3 : Douleurs nocturnes insomniantes des jambes.
- Stade 4 : Troubles trophiques liés à la faible vascularisation artérielle
Il s’agit d’une maladie sévère pouvant toucher l’ensemble de l’arbre artériel des membres inférieurs, et pouvant être le témoin d’une atteinte concomitante d’autres territoires artériels : coronaires, carotides …
Le bilan initial s’effectue par échographie doppler afin de déceler des sténoses artérielles et d’évaluer leur sévérité.
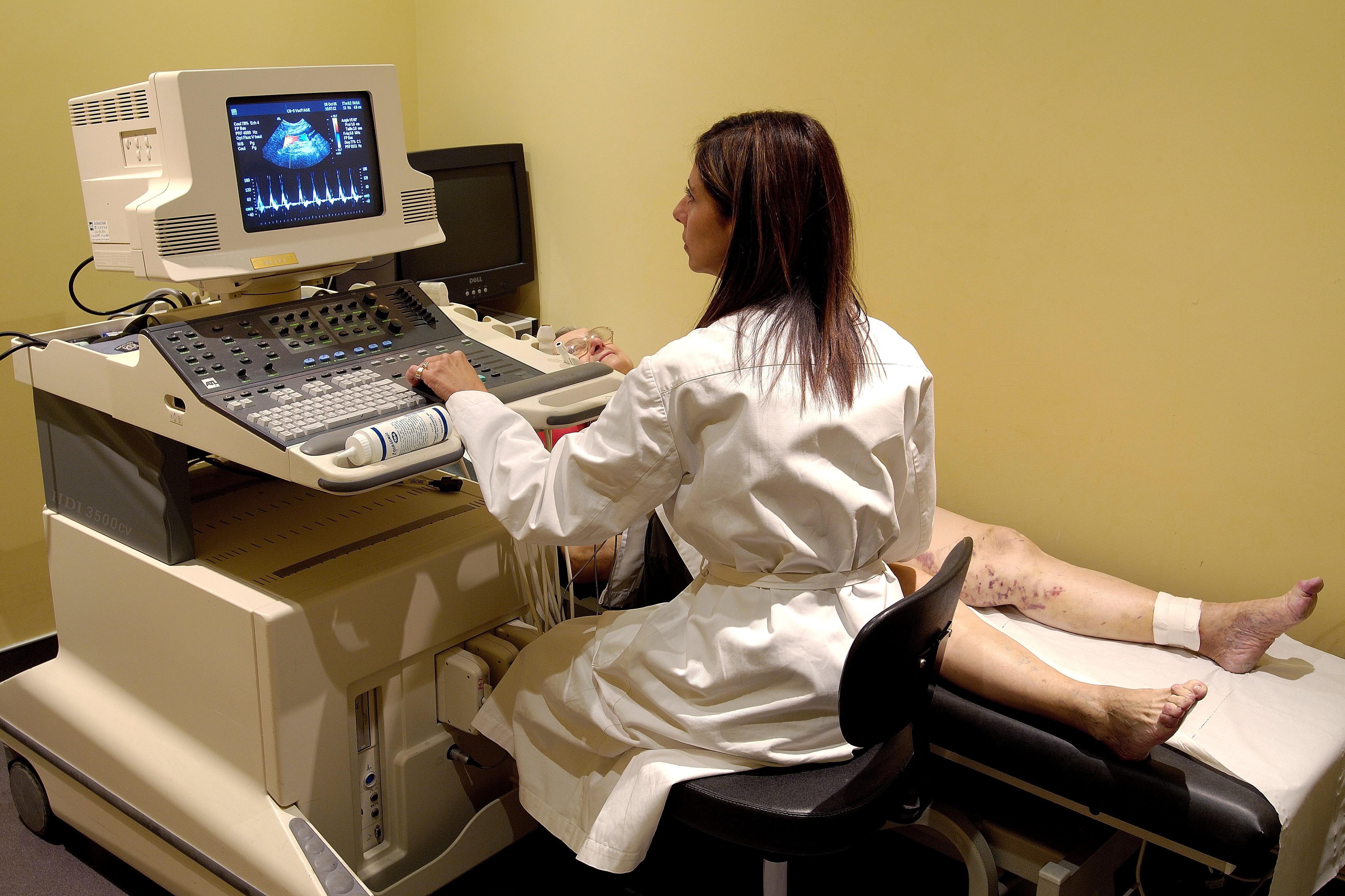
Une fois le diagnostic de sténose effectué par doppler, un angioscanner de l’aorte abdominale et des membres inférieurs avec injection de produit de contraste est nécessaire afin de préciser l’atteinte artérielle et d’envisager les possibilités thérapeutiques
Indications de traitement
Il existe 3 cas de figures : soit il existe un trouble
trophique (stade 4) et il faut absolument envisager une revascularisation rapide pour
permettre la guérison de la plaie chronique et éviter la gangrène. Soit les symptômes se caractérisent
par des douleurs nocturnes ou au moindre effort (stade 3) et une revascularisation
rapide est envisagée car l’ischémie est critique.
Soit enfin, les douleurs n’apparaissent qu’à l’effort (y compris la marche seule,
stade 2) et la revascularisation est envisagée en fonction de la gêne clinique. Ce sera tout l’objet de
la discussion entre vous et votre chirurgien.
A l’absence totale de symptômes, une simple surveillance est recommandée.
Traitement
Le traitement médical de l’artériopathie oblitérante des membres inférieurs passe avant tout par celui des facteurs de risque cardiovasculaires : hypertension artérielle, diabète, tabagisme et hypercholestérolémie.
Le traitement chirurgical est le plus souvent endovasculaire et consiste en la dilatation des sténoses associée à la mise en place de « stents » (ressorts métalliques) dans les artères, afin de faciliter la circulation du sang.

En cas d’impossibilité de traitement endovasculaire, votre chirurgien vous proposera une chirurgie de pontage artériel. Cela consiste à créer une dérivation de sang pour court-circuiter la zone sténosée ou thrombosée.
Chirurgie veineuse
La chirurgie de l’insuffisance veineuse – varices
Anatomie - Physiopathologie
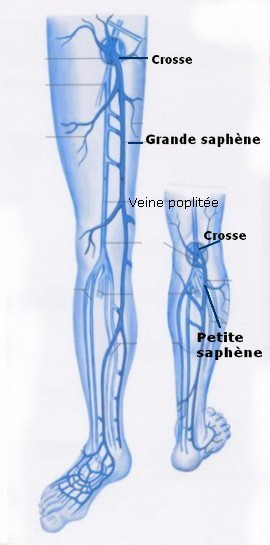
Anatomie
Le réseau veineux a pour but de ramener le sang désoxygéné de la périphérie vers le cœur.
Il existe au niveau des membres inférieurs, deux réseaux parallèles :
- Le réseau veineux profond, qui suit l’anatomie artérielle, assure la majeure partie du retour veineux.
- Le réseau veineux superficiel est secondaire et accessoire.
Il est organisé autour de 2 veines :- La veine saphène interne (ou grande saphène)
- La veine saphène externe (ou petite saphène)
A condition d’une bonne compétence du réseau profond, ces veines superficielles peuvent être retirées sans conséquence.
Physiopathologie
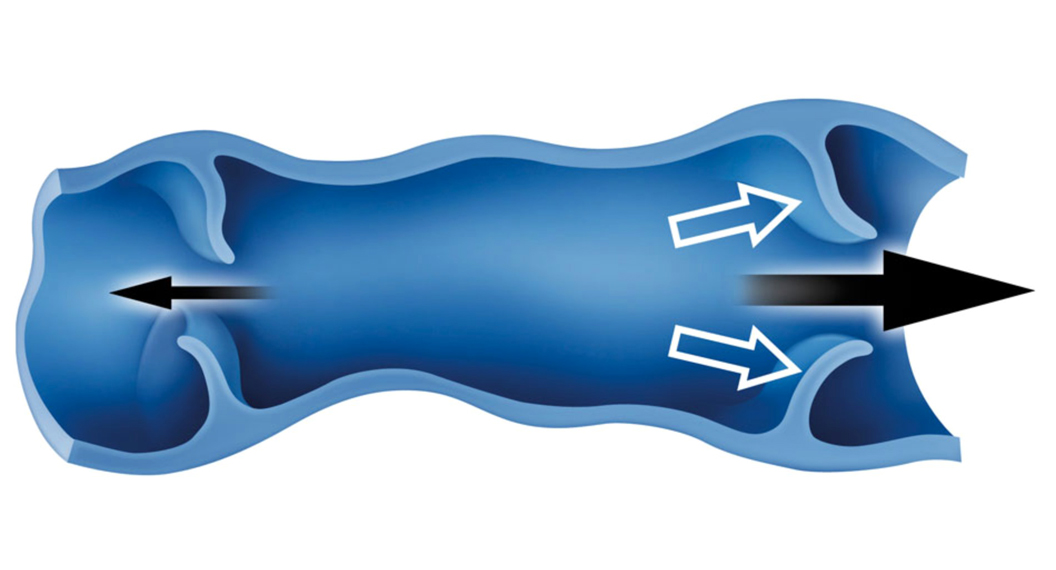
Une varice est une dilatation de veine superficielle des membres inférieurs dépendant
du réseau superficiel.
Cette dilatation est due à une incompétence des valvules anti-reflux (ou clapets) qui
permettent au sang de circuler uniquement de bas en haut dans les membres inférieurs.
Cette anomalie est souvent héréditaire. Les varices sont plus fréquentes chez la femme (3 femmes pour 1 homme), et sont favorisées par l’âge, le nombre de grossesses et les métiers à station debout prolongée.
Symptômes – Risques

Les symptômes des varices apparaissent en position debout. Ils peuvent se résumer à une gêne esthétique.
Les symptômes les plus fréquents sont les sensations de jambes lourdes, les démangeaisons
(prurit) et les oedèmes des membres inférieurs.
Parfois, en cas d’évolution prolongée, une coloration marron de la cheville (dermite ocre) peut apparaître. Elle est liée à l’extravasation des globules rouges sous la peau.
Enfin, le risque de cette pathologie est l’apparition d’ulcères veineux dont la cicatrisation peut être longue et complexe.
Rarement, une varice peut se thromboser. Anciennement appelée paraphlébite, cette thrombose se manifeste par des douleurs vives en regard d’une varice rouge et indurée.
Bilan préopératoire
Le diagnostic est essentiellement clinique.
Néanmoins il convient de réaliser un
écho-doppler veineux complet des membres inférieurs afin de décrire le reflux et
d’éliminer une pathologie associée du réseau veineux profond.
Traitements possibles

Le traitement principal de la maladie variqueuse est la contention élastique. Il s’agit le plus souvent de bas de contention de force 2 qui doivent être mis le matin au lever. La contention réduit l’œdème et ralentit l’évolution de la maladie.
Les traitements en consultation
- Le laser cutané : il est indiqué dans le cas de télangiectasies (varicose fine)
- Les scléroses : le principe des scléroses est d’injecter dans les varices un produit irritant (mousse) entrainant une involution fibreuse de la veine. Elles sont indiquées dans le traitement des télangiectasies et des varices de petit calibre. Elles peuvent être réalisées en cabinet sous écho-guidage.
Les traitements chirurgicaux
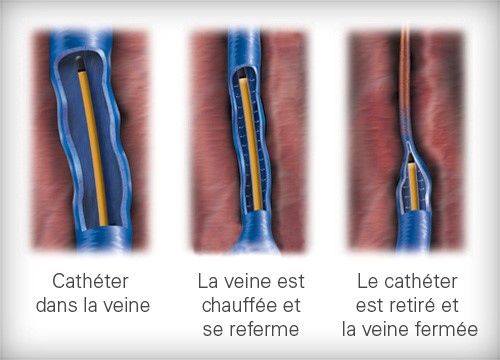
- Techniques endoveineuses : La radiofréquence, le laser endoveineux ou le traitement à la vapeur d’eau ont pour but de délivrer une énergie à l’intérieur même de la veine, ce qui entraine une rétraction fibreuse de la paroi veineuse. Elles permettent de traiter le reflux des gros troncs superficiels. Ces techniques peuvent être associées à des phlébectomies.
- Le traitement chirurgical conventionnel : Stripping (ou éveinage) associées ou non à des phlébectomies. Il consiste à retirer les veines saphènes par 2 courtes incisions. C’est l’intervention de référence. Elle est réalisée dans le cadre ambulatoire, sous anesthésie locorégionale ou générale. L’arrêt de travail est en général de 15 jours. Les effets secondaires fréquents sont le plus souvent mineurs : douleurs et hématomes.